
Stranice (67)
Punkcija tvorevine ili organa (pod kontrolom ultrazvuka ili palpacijom)
OPIS POSTUPKA: Ciljana punkcija nepalpabilne lezije ili organa pod kontrolom ultrazvuka ili površinske palpabilne lezije ili organa bez kontrole ultrazvuka je dio dijagnostičkog postupka kojim se utvrđuje priroda punktirane lezije i mogućeg uzroka koji je doveo do njene pojave. Lezije mogu biti urođene ili stečene, nastati kao posljedica upalnog procesa, širenja šupljih prostora, pojačanog dijeljenja određene vrste stanica ili razvoja primarnog ili metastatskog tumorskog procesa. Pribor za punkciju čini tanka igla duljine do 4 cm, debljine uobičajeno 0,7 mm bez mandrena ili za dublje smještene tvorbe igla s mandrenom duljine 7 ili 9 ili više cm, slične debljine, zatim šprica i eventualno metalni držač šprice. Nakon dezinfekcije kože iznad lezije ili organa propisanim dezinficijensom, tankom se iglom uđe u nju/njega. Povlačenjem klipa stvara se negativan tlak koji uvlači materijal u iglu i/ili špricu. Taj dobiveni materijal se razmaze ili sedimentira u slučaju tekućih uzoraka po predmetnom laboratorijskom stakalcu koje se kasnije suši na zraku uobičajeno do sljedećeg dana, zatim se oboji i analizira pod svjetlosnim mikroskopom. Materijal se može također uštrcavanjem na hranidbenu podlogu slati na mikrobiološku analizu. Iznad mjesta punkcije može se zalijepiti sitni tupfer vate ili sterilna kompresa (gaza). Pacijent kod punkcije unutarnjih organa pod kontrolom ultrazvuka mora polagano disati, a nakon punkcije ostati ležati barem 2 sata, a nakon punkcije slezene iznad mjesta punkcije polaže se i vrećica s pijeskom radi kompresije i sprječavanja krvarenja. Mikroskopskom analizom razmaza stanica ili dijelova stanica, daje se citološko mišljenje u obliku pisanog nalaza. Isti materijal se može dodatno dijagnostički obrađivati (citokemija, imunocitokemija) ili slati u neku od klinika. Ponekad se učinjenom punkcijom ne dobije dovoljno uzorka ili neće biti moguće sa sigurnošću utvrditi pobliže prirodu punktirane promjene. Tada se citološku punkciju mora ponoviti ili se, kao zamjenski postupak, može učiniti biopsija širokom iglom ili kirurška otvorena biopsija s odstranjenjem promjene.
DOBROBITI: utvrđivanje dijagnoze ili u terapijske svrhe evakuacija tekućine iz cističnih lezija.
RIZICI I MOGUĆE KOMPLIKACIJE: Citološka punkcija tankom iglom izrazito je siguran zahvat. Ipak, moguće nuspojave punkcije su bol različitog intenziteta, nelagoda i krvarenje na mjestu uboda igle nakon čega može zaostati kao komplikacija modrica (hematom) koja nestane unutar 2-3 tjedna, a moguća je i produžena bolnost, vrlo rijetko infekcija na mjestu uboda (rješava se uspješno antibiotikom), produljeno krvarenje (vrlo rijetko, ali moguće kod punkcije slezene i jetre i kod uzimanja lijekova protiv zgrušavanja krvi zbog čega je potrebno se javiti svom liječniku). Također, izuzetno rijetko je moguća komplikacija ulazak iglom u šuplje prostore (pleuralni, peritonealni) npr. kod punktiranja dojki, lezija u pazuhu ili na vratu u natključnom području te takva stanja mogu iziskivati hospitalizaciju da se izbjegne životna ugroženost. Kod punkcija dojki s implantatima moguć je ubod u iste i istjecanje sadržaja iz njih.
ZAMJENSKI POSTUPCI: biopsija širokom iglom ili kirurška otvorena biopsija s odstranjenjem promjene.
Punkcija tvorevine ili organa (pod kontrolom ultrazvuka ili palpacijom).pdf -> Preuzmi
Kompjutorizirana tomografija (MSCT) glave, vrata, tijela (prsni koš, trbuh i/ili zdjelica) te koštano-mišićnog sustava
OPIS POSTUPKA: MSCT snimanje je bezbolna, neinvazivna dijagnostička metoda kojom se u isto vrijeme u snimanom dijelu tijela prikazuju kosti, meka tkiva, krvne žile. Metoda je brza i jednostavna za bolesnika, a dobiveni dijagnostički rezultati pridonose odluci o daljnjem liječenju. Nakon pregleda u bolesnikovu tijelu ne zaostaje zračenje. Kompjutorizirana tomografija (MSCT) se provodi nakon pregleda liječnika (ordinariusa) i uvida u laboratorijske nalaze, te za bolesti trbušnih organa i krvnih žila nakon pregleda ultrazvukom, odnosno doplerom. MSCT je jedna od najboljih i najbržih neinvazivnih metoda za prikaz glave, vrata, organa prsnog koša, trbuha i zdjelice te koštano-mišićnog sustava. Metoda je od koristi u postavljanju dijagnoze, procjeni proširenosti i praćenju učinka liječenja brojnih bolesti (npr. tumora, upalnih procesa, te u dijagnostici mokraćnih i žučnih kamenaca, bolesti krvnih žila te traumatskih ozljeda tijela nakon prometnih i drugih nezgoda). Inženjer medicinske radiologije polegnut će bolesnika na pomični stol MSCT uređaja, te će bolesnik smješten na stolu nekoliko puta biti pomican kroz otvor MSCT uređaja. U vrijeme pomicanja stola za snimanje, snimani dio tijela biti će izložen ionizirajućem zračenju (rtg zrake). Ukoliko je potrebna primjena kontrastnog sredstva bolesnik će popiti pripravak prije pregleda ili će mu se kontrastno sredstvo primijeniti intravenski neposredno prije ili za vrijeme snimanja ručno ili automatskom štrcaljkom. O primjeni kontrasta odlučuje liječnik specijalist radiolog koji provodi pregled, i o tome obavještava bolesnika, prije ili za vrijeme pregleda.
Tijekom intravenske primjene kontrastnog sredstva moguće je osjetiti toplinu koja se širi tijelom, metalan okus u ustima te lažan nagon na mokrenje. Bolesnik je u vrijeme pregleda sam u prostoriji MSCT uređaja, ali u dogovoru s medicinskim timom može uz malu djecu biti roditelj ili pratitelj.Ukoliko pojedini MSCT pregled zahtijeva posebnu pripremu, bolesnik će biti ranije upozoren. Nakon pregleda bolesnik će kratko vrijeme ležati na stolu dok inženjer medicinske radiologije i liječnik specijalist radiolog pregledaju slikovne prikaze snimljenog dijela tijela. Sveukupno trajanje pregleda od ulaska do izlaska iz prostorije može trajati 10 do 30 minuta.
POSLJEDICE NE IZVOĐENJA POSTUPKA: Ukoliko se postupak ne izvede moguć je izostanak dijagnostički važnih informacija, odnosno izostanak utvrđivanja uzroka bolesnikovih tegoba te da zbog toga ne bude provedeno pravovremeno i potrebno liječenje.
OPORAVAK NAKON IZVRŠENOG POSTUPKA: U većini slučajeva odmah nakon pregleda moguć je nastavak svih životnih aktivnosti. Nakon dijagnostičkog postupka uz intravensku primjenu kontrastnog sredstva preporuča se obilno uzimanje tekućine unutar prvih 24 sata. Ukoliko se MSCT pregled obavlja uz sedaciju, anesteziju ili posebnu pripremu, bolesnik zbog općeg stanja mora još neko vrijeme nakon pregleda ostati pod nadzorom. Ukoliko bolesnica doji, kontrastno sredstvo izlučuje se u maloj koncentraciji u mlijeku tijeku 24 sata nakon pretrage
KONTRAINDIKACIJE I RIZICI MSCT PREGLEDA: Ukoliko je tijekom pregleda u venu primijenjeno jodno kontrastno sredstvo, tijekom 24 sata nakon primjene može se javiti idiosinkrazija ili alergijska reakcija u obliku mučnine, svrbeža, kožnih osipa ili otežanog disanja. Izuzetno rijetko nastaju ozbiljne, životno ugrožavajuće alergijske reakcije i po život opasne anafilaktoid reakcije. Odjel je opremljen stručnjacima, opremom i lijekovima kako bi se mogućnost najtežih ne komplikacija i posljedica svela na minimum. Vena u koju se daje kontrast može puknuti pri čemu kontrast ulazi u potkožno tkivo pored vene, uz moguću bol, crvenilo i otok, koji se kasnije mogu pojačavati i zahtijevati i kirurško liječenje. Prilikom intravenske primjene kontrastnog sredstva može nastati tromboflebitis - upala vene.
Intravenska kontrastna sredstva ne smiju se primijeniti u bolesnika s poznatom alergijom na jod odnosno na jodne kontraste, te u pacijenata s hipertireozom. Obzirom da je za kvalitetan MSCT prikaz potrebno da bolesnik bude potpuno miran za vrijeme pregleda, za nemirne bolesnike kao i za malu djecu moguće je snimanje MSCT-om uz prethodnu sedaciju ili opću anesteziju, o čemu dogovorno odlučuju ordinarius, specijalist anesteziolog i specijalist radiolog.
Prije izvođenja pregleda potrebno je liječniku radiologu koji izvodi pregled odgovoriti na pitanja o alergiji na jod. Primjena jodnih kontrastnih sredstava nosi rizik mogućih komplikacija koje se mogu javiti tijekom davanja jodnog kontrastnog sredstva, u prvih pola sata nakon primjene ili do tjedan dana (tzv.odgođena reakcija).
Tijekom intravenskog davanja kontrastnog sredstva može doći do pucanja vene i izlaženja kontrastnog sredstva u okolna tkiva koja mogu biti manje ili više oštećena zbog toga.
Neposredno tijekom davanja i nakon samog davanja kontrastnog sredstva može se javiti alergijska reakcija čija težina može varirati od kožnog osipa, otežanog disanja pa sve do pada krvnog tlaka. Smrtni ishod alergijskih reakcija se javlja iznimno rijetko. Najčešće se javljaju blaže smetnje u obliku osjećaja topline koja prolazi kroz tijelo, mučnine i metalnog okusa u ustima. Da bi se izbjegli teži oblici alergijskih reakcija obavezno recite liječniku (bilo svom liječniku obiteljske medicine, specijalisti koji V as u pućuje na pretragu, ili radiologu) za svoje alergije, osobito na jod. OSOBITO JE VAŽNO NAVESTI DA STE RANIJE VEĆ IMALI ALERGIJSKU REAKCIJU NA JODNO KONTRASTNO SREDSTVO! U težih i osobito starijih bolesnika primjena veće količine jodnog kontrastnog sredstva može oštetiti funkciju bubrega zato je važno
prije odluke o izvođenju pretrage provjeriti razinu kreatinina u serumu (standardna pretraga krvi koja se izvodi rutinski u bolničkom biokemijskom laboratoriju).Važni su i podaci o šećernoj bolesti, bolestima štitnjače, srčanim bolestima, operacijama bubrega, povišenom krvnom tlaku, pojavi bjelančevina u mokraći, gihtu i operacijama bubrega.
U SLUČAJU VISOKE RAZINE HORMONA ŠTITNJAČE (HIPERTIROIDIZAM) NE SMIJU SE PRIMJENITI JODNA KONTRASTNA SREDSTVA. ZABRANA PRIMJENE TAKVIH KONTRASTA VAŽI I ZA BOLESNIKE S MULTPLIM MIJELOMOM. BOLESNICI S ŠEĆERNOM BOLESTI NA TERAPIJI PERORALNIM ANTIDIJABETIKOM - METFORMINOM (npr.Glucophage, Riomet, Fortamet, Glumetza, Obimet, Dianben, Diabex, Diaformin) U DOGOVORU S ENDOKRINOLOGOM 48 SATI PRIJE PRETRAGE MORAJU PRESTATI UZIMATI NAVEDENI LIJEK.
KOMPLIKACIJE KOJE SE MOGU POJAVITI NAKON MSCT PREGLEDA: Zbog izlaganja ionizirajućem postoji vrlo mali rizik kasnijeg nastanka zloćudnih tumora. Doza zračenja koju bolesnik dobije tijekom jednog pregleda iznosi 2-20 mSv ovisno o veličini tijela i snimanog područja, što je jednako dozi prirodnog zračenja kojoj je osoba izložena tijekom više godina. Ponavljanje MSCT pregleda je indicirano ukoliko je dobivena korist veća od prouzročene štete jer je veći rizik za nastanak malignih bolesti kod bolesnika koji učestalo rade MSCT preglede.
Kada postoji mogućnost da je bolesnica trudna, prije pregleda svakako treba obavijestiti inženjera medicinske radiologije jer ionizirajuće zračenje može oštetiti plod. Kod bolesnika s oštećenom funkcijom bubrega, moguće je pogoršanje bubrežne funkcije nakon intravenske primjene kontrastnog sredstva. Kontrastno sredstvo može također u rijetkim slučajevima kod srčanih bolesnika dovesti do pogoršanja funkcije srca.
KOMPLIKACIJE KOJE ZAHTIJEVAJU HITNO OBRAĆANJE LIJEČNIKU: Većina alergijskih i/ili toksičnih reakcija nastaje vrlo brzo nakon primjene kontrastnog sredstva, obično unutar prvih 30 minuta. Ukoliko se primijete kožne promjene ili smetnje disanja nakon primjene kontrastnog sredstva, svakako je potrebno HITNO javiti se liječniku.
MOGUĆNOST ZAMJENE ZA PREPORUČENI POSTUPAK: Prikaz glave, vrata, organa prsnog koša, abdomena i zdjelice, te koštano-mišićnog sustava moguće je zamijeniti nekom drugom pogodnom metodom pregleda. Ovisno o dijagnostičkom upitu ili dijelu tijela zahvaćenom bolešću, to može biti konvencionalno rentgensko snimanje, ultrazvuk, dopler, magnetna rezonancija, digitalna suptrakcijska angiografija ili neka od neradioloških metoda poput endoskopije, biopsije ili nuklearno medicinske metode pregleda.
Kompjutorizirana tomografija (MSCT) glave, vrata, tijela (prsni koš, trbuh i/ili zdjelica) te koštano-mišićnog sustava.pdf -> Preuzmi
Mikcijska cistouretrografija
OPIS POSTUPKA: Ova pretraga se obavlja radi dijagnosticiranja različitih bolesnih stanja mokraćnog mjehura i mokraćne cijevi, kao što su npr. vezikoureteralni refluks (povrat mokraće iz mokraćnog mjehura u mokraćovod) i utvrđivanje anomalije mokraćnog sustava. MCUG je metoda prikaza mokraćnog mjehura i mokraćne cijevi pomoću rentgenskih zraka i kontrastnog sredstva. Za punjenje mokraćnog mjehura kontrastnim sredstvom koristi se kateter. Kateter je tanka, savitljiva plastična cjevčica koja se uvede kroz mokraćnu cijev u mokraćni mjehur i kroz koju se daje kontrastno sredstvo u mokraćni mjehur. Kada se mokraćni mjehur u cijelosti ispuni kontrastnim sredstvom, učini se rentgenska snimka. Nakon toga se vadi kateter, a pacijent u aktu mokrenja se ponovno snima. Ukupno trajanje pretrage je oko 15- ak minuta. Pretraga je bezbolna, eventualno se može osjetiti blaža nelagoda pri uvođenju katetera u mokraćni mjehur, te za vrijeme punjenja mjehura kontrastnim sredstvom. U većini slučajeva odmah nakon pregleda moguć je nastavak svih životnih aktivnosti Pretraga daje informacije o izgledu mokraćnog sustava te isključuje ili potvrđuje postojanje povrata mokraće prema bubrezima ili postojanja druge anomalije.
KONTRAINDIKACIJE I RIZICI: Ukoliko se postupak ne učini moguće je da se ne prikaže uzrok tegoba te da se zbog toga ne provede pravovremeno i potrebno liječenje. Rijetko se može javiti alergijska reakcija na primjenu kontrastnog sredstva te je potrebno obavijestiti liječnika o postojanju bilo kakvih ranijih alergijskih reakcija, posebno na kontrastna sredstva. Pretraga se ne izvodi ako je prisutna aktivna, infekcija mokraćnog sustava, te u slučaju alergije na kontrastna sredstva. Radi izlaganja rendgenskom zračenja uvijek postoji malen rizik nastanka zloćudnih tumora, no dobit od pretrage daleko nadmašuje ovaj rizik. Za djecu stariju od 5 godina i odrasle, ukupna doza zračenja u ovoj pretrazi je oko 1,6 mSv, što je prosječna doza zračenja koju primi odrasla osoba prirodnim zračenjem tijekom 6 mjeseci. Za djecu mlađu od 5 godina ukupna doza zračenja u ovoj pretrazi je oko 0,8 mSv, što je prosječna doza zračenja koju primi odrasla osoba prirodnim zračenjem tijekom 3 mjeseca. Ako postoji mogućnost trudnoće pretragu nije preporučljivo raditi jer postoji mogućnost oštećenja djeteta zračenjem. Rijetko se uvođenjem katetera u mokraćni mjehur može potaknuti unos bakterija u mokraćni sustav koje mogu izazvati upalu.
KOMPLIKACIJE KOJE ZAHTIJEVAJU HITNO OBRAĆANJE LIJEČNIKU: Većina alergijskih reakcija nastaje vrlo brzo nakon primjene kontrastnog sredstva, obično unutar prvih 30 minuta. Ukoliko primijetite kožne promjene ili smetnje disanja an kod primjene ko ntrastnog sredstva,svakako je potrebno HITNO javiti se liječniku.
MOGUĆNOST ZAMJENE ZA PREPORUČENI POSTUPAK: U pojedinih bolesnika preporučeni postupak može se zamijeniti UZV pregledom ili pretragama nuklearne medicine.
Mikcijska cistouretrografija.pdf -> Preuzmi

27. 12. 2019. Natječaj za zasnivanje radnog odnosa - Spremačica/pralja
18. 12. 2019. Odluka o izboru - Medicinska sestra/tehničar
17. 12. 2019. Poziv na testiranje - Medicinska sestra/tehničar
05. 12. 2019. Natječaj za zasnivanje radnog odnosa - Medicinska sestra/tehničar
27. 11. 2019. Stručno osposobljavanje za rad - Ekonomski tehničar - Odluka o izboru
22. 11. 2019. Stručno osposobljavanje za rad - Ekonomski tehničar - Odluka o izboru
19. 11. 2019. Odluka o izboru specijalizanata
14. 11. 2019. Pripravnici - zdravstveni radnici - Odluka o izboru
14. 11. 2019. Stručno osposobljavanje za rad - Ekonomski tehničar - Odluka o izboru
12. 11. 2019. Poziv na testiranje - Pripravnici - zdravstveni radnici
12. 11. 2019. Poziv na testiranje - Stručno osposobljavanje za rad - Ekonomski tehničar
31. 10. 2019. Natječaj za stručno osposobljavanje i pripravništvo
28. 10. 2019. Natječaj za specijalizaciju - Ginekologija i opstetricija
03. 10. 2019. Odluka o odabiru specijalizanata
02. 10. 2019. Odluka o izboru Primalje
27. 09. 2019. Odluka o izboru - Med.sestra - tehničar
27. 09. 2019. Odluka o izboru - Kirurg
26. 09. 2019. Odluka o izboru - administrator
25. 09. 2019. Poziv na testiranje - Med. sestra - tehničar
25. 09. 2019. Poziv na testiranje - primalja
24. 09. 2019. Poziv na testiranje - administrator
17. 09. 2019. Poništenje dijela natječaja za specijalizacije
16. 09. 2019. Natječaj za zasnivanje radnog odnosa
30. 08. 2019. Natječaj za specijalizacije
23. 08. 2019. Odluka o izboru pripravnika
20. 08. 2019. Poziv na testiranje - Stručni prvostupnik/ica fizioterapije, Fizioterapeutski tehničar
19. 08. 2019. Lista rezultata i odluke o izboru specijalizanata
08. 08. 2019. Javni natječaj HZZO-a za financiranje rada pod nadzorom doktora medicine bez specijalizacije u 2019. godini
- Javni natjecaj-rad pod nadzorom 2019.g.
- Prilog 1.-Popis ustanova
- Dopuna Priloga 1. - Popis ustanova
- Prilog-2-Obrazac-zahtjeva-za-financiranje rada pod nadzorom
- Prilog-3-Izjava-RPN-2019.g
- Prilog-4.-Privola
06. 08. 2019. Natječaj za prijem pripravnika - zdravstvenih radnika
31. 07. 2019. Odluka o izboru - Medicinska sestra/tehničar
29. 07. 2019. Poziv na testiranje - Medicinska sestra/tehničar
18. 07. 2019. Natječaj za zasnivanje radnog odnosa
15. 07. 2019. Natječaj za specijalizacije
12. 07. 2019. Popis ponuda vezano za prodaju pokretnine u vlasništvu Opće županijske bolnice Našice
10. 07. 2019. Odluka o izboru - Spremačica/pralja
08. 07. 2019. Odluka o izboru - Ekonomski tehničar
08. 07. 2019. Poziv na razgovor s Povjerenstvom - Spremačica/pralja
03. 07. 2019. Poziv na testiranje - Spremačica/pralja
02. 07. 2019. Odluka o izboru - Medicinska sestra/tehničar na neodređeno vrijeme
02. 07. 2019. Odluka o izboru - Medicinska sestra/tehničar na određeno vrijeme
02. 07. 2019. Odluka o izboru - Prvostupnik sestrinstva
01. 07. 2019. Poziv na testiranje - Ekonomski tehničar
28. 06. 2019. Poziv na testiranje - Prvostupnik sestrinstva
28. 06. 2019. Poziv na testiranje - Medicinska sestra/tehničar
24. 06. 2019. Javni poziv za dostavljanje pisanih ponuda radi kupovine pokretnine
19. 06. 2019. Odluka o izboru specijalista nuklearne medicine
13. 06. 2019. Natječaj za prijem na stručno osposobljavanje
10. 06. 2019. Natječaj za zasnivanje radnog odnosa
13. 05. 2019. Natječaj za specijalizacije
09. 05. 2019. Odluka o izboru - Medicinska sestra/tehničar
09. 05. 2019. Odluka o izboru - Prvostupnik sestrinstva
09. 05. 2019. Odluka o izboru - Zdravstveno-laboratorijski tehničar
08. 05. 2019. Poziv na testiranje - Medicinska sestra/tehničar
08. 05. 2019. Poziv na testiranje - Zdravstveno-laboratorijski tehničar
08. 05. 2019. Poziv na testiranje - Prvostupnik sestrinstva
25. 04. 2019. Natječaj za zasnivanje radnog odnosa
15. 04. 2019. Odluka o izboru prvostupnika sestrinstva
15. 04. 2019. Odluka o izboru prvostupnika medicinske radiologije
15. 04. 2019. Odluka o izboru medicinske sestre tehničara na neodređeno vrijeme
15. 04. 2019. Odluka o izboru medicinske sestre tehničara na određeno vrijeme
12. 04. 2019. Poziv na testiranje - Medicinska sestra/tehničar
12. 04. 2019. Poziv na testiranje - Prvostupnik sestrinstva
12. 04. 2019. Poziv na testiranje - Prvostupnik medicinske radiologije
12. 04. 2019. Odluka o izboru specijalizanta iz Neurologije
01. 04. 2019. Natječaj za zasnivanje radnog odnosa
18. 03. 2019. Natječaj za specijalizacije OŽB Našice - 2019 godina
04. 02. 2019. Odluka o izboru - Medicinska sestra/tehničar
01. 02. 2019. Poziv na testiranje - Medicinska sestra/tehničar
21. 01. 2019. Natječaj za zasnivanje radnog odnosa - Medicinska sestra/tehničar
14. 01. 2019. Poništenje dijela natječaja
11. 01. 2019. Odluka o izboru Zdravstveno laboratoriskog tehničara
08. 01. 2019. Odluka o izboru Medicinske sestre/tehničara
04. 01. 2019. Poziv na testiranje - Zdravstveno laboratorijski tehničar
04. 01. 2019. Poziv na testiranje - Medicinska sestra/tehničar
Kontrastna pretraga debelog crijeva – irigografija
OPIS POSTUPKA: Irigografija je radiološka metoda oslikavanja debelog crijeva uz pomoć kontrastnog sredstva i zraka. Indikacije obuhvaćaju poremećaje anatomskog položaja, odnosa prema okolnim strukturama, patološke komunikacije s drugim organskim sustavima, tumore i upalne bolesti crijeva. Za irigografiju potrebna je priprema debelog crijeva jer ostaci stolice ometaju prikaz i mogu dovesti do pogrešne dijagnoze. Pri dogovoru za irigografiju bolesniku se daju pisane upute o dvodnevnoj pripremi za pregled debelog crijeva. Inženjer medicinske radiologije bolesnika bez odjeće u ogrtaču smješta na stol uređaja u bočni položaj. Inženjer medicinske radiologije u završni dio debelog crijeva uvodi cijev (rektalni kateter) koja je spojena na uređaj u kojem se nalazi tekuće kontrastno sredstvo i zrak. Radiolog će kroz kateter aplicirati u debelo crijevo određenu količinu kontrastnog sredstva, a potom i zraka. Po završetku prvog dijela irigografije, bolesnik će isprazniti višak kontrastnog sredstva u WC-u koji se nalazi uz sobu za snimanje. U drugom dijelu postupka, bolesnik se ponovno polegne na stol za snimanje te se kroz kateter upuše potrebna količina zraka kako bi se vijuge debelog crijeva proširile. U ovom dijelu postupka, bolesnik slijedi upute radiologa o promjeni položaja tijela potrebnom za detaljniju analizu. Pretraga je zbog upuhivanja zraka i proširenja crijevnih vijuga neugodna, a može biti i bolna. Irigografija je dijagnostička metoda za prikaz debelog crijeva najčešće komplementarna s drugim neradiološkim -endoskopskim ili radiološkim dijagnostičkim postupcima čiji dobiveni dijagnostički rezultati pridonose odluci o daljnjem liječenju. Nakon pregleda u bolesnikovu tijelu ne zaostaje zračenje.
POSLJEDICE NE IZVOĐENJA POSTUPKA: Ukoliko se postupak ne provede moguće je izostanak dijagnostički važnih informacija, odnosno izostanak utvrđivanja uzroka bolesnikovih tegoba te da zbog toga ne bude provedeno pravovremeno i potrebno liječenje.
OPORAVAK NAKON DIJAGNOSTIČKOG PREGLEDA: Primijenjeno kontrastno sredstvo se ne resorbira iz probavnog sustava te će se u tijeku nekoliko dana. nepromijenjeno izlučiti stolicom. Odmah nakon završetka pregleda možete normalno jesti i piti, bez ikakvih ograničenja.
KONTRAINDIKACIJE I RIZICI: Izuzetno rijetko može nastati ozbiljna komplikacija puknuća debelog crijeva zbog upuhivanja kontrastnog sredstva i zraka. Rijetko je moguće krvarenja iz hemoroida. Postoji vrlo mali rizik nastanka zloćudnih tumora zbog izlaganja ionizirajućem zračenju jer je kod dijaskopije (prosvjetljavanja) povećana doza zračenja. Ako postoji mogućnost da ste trudni, prije pregleda to obavezno recite inženjeru medicinske radiologije jer postoji mogućnost nastanka štetnih učinaka s trajnim posljedicama na dijete. U slučaju puknuća debelog crijeva, potreban je hitan kirurški zahvat. MOGUĆNOST ZAMJENE ZA PREPORUČENI POSTUPAK: U slučaju odbijanja ili nemogućnosti pregleda, ordinarius u suradnji s radiologom predlaže neku drugu pogodnu metodu pregleda. Ovisno o dijagnostičkom upitu to može biti konvencionalno rentgensko snimanje, ultrazvuk, dopler, magnetna rezonancija, kompjutorizirana tomografija, ili neka od neradioloških metoda poput endoskopije (kolonoskopija).
Kontrastna pretraga debelog crijeva – irigografija.pdf -> Preuzmi

Kvaliteta zdravstvene zaštite temeljno je načelo rada svih zaposlenika OŽB Našice sukladno Zakonu o kvaliteti zdravstvene zaštite i socijalne skrbi (NN 124/11).
OŽB Našice na čelu s ravnateljem Hrvojem Šimićem, dr. med., spec. fizikalne medicine i rehabilitacije radi na usmjeravanju, podržavanju i osiguravanju izgradnje sustava osiguranja i poboljšanja kvalitete zdravstvene zaštite te odobrava
„Politiku i ciljeve kvalitete Opće županijske bolnice Našice“.
MAGISTAR SESTRINSTVA ZA KONTROLU BOLNIČKIH INFEKCIJA- Ivana Guljaš Slivečko, mag.med.techn.

Palijativna skrb u OŽB Našice
Unutar OŽB Našice postoji mogućnost smještaja palijativnih bolesnika od 18. siječnja 2016. Kapaciteti smještaja Palijativne skrbi u OŽB Našice je 10 postelja.
Skrb koju pružamo
- Palijativna skrb je pristup koji poboljšava kvalitetu života bolesnika i njihovih obitelji suočenih s problemima neizlječivih, uznapredovanih bolesti, putem sprečavanja i ublažavanja patnje pomoću rane identifikacije i besprijekorne prosudbe te liječenja boli i drugih problema - fizičkih, psihosocijalnih i duhovnih. Palijativna skrb je interdisciplinarna u svom pristupu te svojim djelokrugom obuhvaća bolesnika, obitelj i zajednicu. Palijativna skrb obuhvaća zbrinjavanje bolesnikovih potreba gdje god da se za njega skrbi, bilo kod kuće ili u ustanovi
- Palijativna skrb afirmira život, a smrt smatra sastavnim dijelom života, koji dolazi na kraju, ona smrt ne ubrzava niti je odgađa. Ona nastoji očuvati najbolju moguću kvalitetu života sve do smrti.
- Stacionarna palijativna skrb prvenstveno ima ulogu smještaja bolesnika u ustanovu s ciljem ublažavanja simptoma koji ne mogu biti zbrinuti u kući bolesnika, stabilizacije stanja koje je u pogoršanju te pružanja kratkotrajnog odmora za obitelj koja brine za bolesnika u njegovom domu. U stacionarnim službama palijativne skrbi multidisciplinarnim radom se osim zdravstvene skrbi osigurava psihosocijalna skrb bolesniku i članovima obitelji.
Stacionarna skrb može biti organizirana kroz nekoliko službi, ovisno o specifičnostima, potrebama i resursima pojedine županije u Republici Hrvatskoj. U OŽB Našice je organizirana kroz samostalni Odjel za palijativnu skrb.
Ukoliko smatrate da je netko od Vaših bolesnika ima potrebu za takvim oblikom smještaja, odnosno da ima „ palijativnu dijagnozu Z 51,5. potrebno je u našu ustanovu dostaviti na mail: This email address is being protected from spambots. You need JavaScript enabled to view it.
- medicinku dokumentaciju bolesnika
- broj telefona/ mobitela obitelji/ skrbnika tj. osobe za kontakt
Nakon zaprimanja dokumentacije uži palijativni tim OŽB razmatra dokumentaciju te u najkraćem mogućem roku obavještava obitelji/skrbnika tj. osobe za kontakt.
Kada uži palijativni tim donese odluku o prijemu bolesnika na palijativnu skrb potrebno je uz gore navedenu dokumentaciju dostaviti:
- uputnicu za bolničko liječenje u OŽB Našice (Palijativna skrb; šifra djelatnosti 3960000; dijagnoza Z51,5)
Primjer uputnice -> Preuzmi
v.d. Rukovoditelj
Rukovoditelj: Ana Jurić, dr. med., specijalist interne medicine s užom specijalizacijom iz endokrinologije i dijabetologije
v.d. Glavna sestra
Margareta Uremović, bacc. med. techn.
Telefon:
031/ 488 - 708
Hvala Vam na razumijevanju.
S poštovanjem,
Ravnatelj:
Dino Vida, univ. spec. oec.
Po prvi put Općom županijskom bolnicom Našice u suradnji s TV Našice pokreće novu rubriku koja će vjerujemo biti vrlo interesantna svim našim čitateljima. Naime, radi se o jednoj od najveselijih rubrika “Lijepe vijesti iz našičkog rodilišta”, slike nekih majki i njihovih beba možete pogledati u galeriji slika.
OŽB Našice želi sreću u budućem životu s njihovim novim članovima obitelji.
Ukoliko obitelj ili prijatelji žele fotografije u visokoj rezoluciji (original) neka se slobodno jave na email This email address is being protected from spambots. You need JavaScript enabled to view it.

KONTAKTI
Palijativna skrb
Tel: 031 488-700
Fax: 031 613-826 (s naznakom za Palijativnu skrb)
Mail: This email address is being protected from spambots. You need JavaScript enabled to view it.
Posudionica pomagala
Radno vrijeme: ponedjeljak-petak (7:00-15:00)
Tel: 031 488- 930
Mail: This email address is being protected from spambots. You need JavaScript enabled to view it.
Centar za socijalnu skrb Našice
Tel1: 031/613-411,
Tel2: 031/617-191,
Tel3: 031/617-589
Fax: 031/614-067
Mail: This email address is being protected from spambots. You need JavaScript enabled to view it.
Župa svetog Antuna Padovanskog Našice-Bolesnička kapelica Gospe Lurdske
Tel: 031/613-205 (duhovnik)

Korisne poveznice:
- Palijativna skrb
- Bijela knjiga o standardima i normativima za hospicijsku i palijativnu skrb u Europi
- Nacionalni program razvoja palijativne skrbi u Republici Hrvatskoj 2017. - 2020.
- Hrvatsko društvo za palijativnu medicinu
- Nacionalne smjernice za rad izvanbolničke i bolničke hitne medicinske službe s pacijentima kojim je potrebna palijativna skrb
- PUKS-Podrška u kriznim situacijama - Facebook
This email address is being protected from spambots. You need JavaScript enabled to view it. - UDRUGA MEMORIA OSIJEK
- KRIJESNICA – Udruga za pomoć djeci i obiteljima suočenim s malignim bolestima
- VOLONTERI OTVORENO SRCE - Našice - Facebook
This email address is being protected from spambots. You need JavaScript enabled to view it. - CENTAR ZA LOKALNE INICIJATIVE I PODUZETNIŠTVO NAŠICE (CLIP NA) - projekt - STAV NAŠICE
Stručne smjernice:
- SPICT - alat za indikatore suportivne i palijativne skrbi
- Smjernice gsf-a s prognostičkim indikatorima
- Alat za prethospitalno prepoznavanje završnog stadija života
- Brzi vodić za identificiranje pacijenata radi suportivne i palijativne skrbi
Za one koji žele znati više:
- Palijativna skrb - Osnovne informacije - Brošura
- Razgovori na kraju života - Brošura
- Kako započeti razgovor ako vama bliska osoba umire - Brošura
- Razgovor s djecom o smrti - Brošura
More...

Palijativna skrb u OŽB Našice
Unutar OŽB Našice postoji mogućnost smještaja palijativnih bolesnika od 18. siječnja 2016. Kapaciteti smještaja Palijativne skrbi u OŽB Našice je 10 postelja.
Skrb koju pružamo
- Palijativna skrb je pristup koji poboljšava kvalitetu života bolesnika i njihovih obitelji suočenih s problemima neizlječivih, uznapredovanih bolesti, putem sprečavanja i ublažavanja patnje pomoću rane identifikacije i besprijekorne prosudbe te liječenja boli i drugih problema - fizičkih, psihosocijalnih i duhovnih. Palijativna skrb je interdisciplinarna u svom pristupu te svojim djelokrugom obuhvaća bolesnika, obitelj i zajednicu. Palijativna skrb obuhvaća zbrinjavanje bolesnikovih potreba gdje god da se za njega skrbi, bilo kod kuće ili u ustanovi
- Palijativna skrb afirmira život, a smrt smatra sastavnim dijelom života, koji dolazi na kraju, ona smrt ne ubrzava niti je odgađa. Ona nastoji očuvati najbolju moguću kvalitetu života sve do smrti.
- Stacionarna palijativna skrb prvenstveno ima ulogu smještaja bolesnika u ustanovu s ciljem ublažavanja simptoma koji ne mogu biti zbrinuti u kući bolesnika, stabilizacije stanja koje je u pogoršanju te pružanja kratkotrajnog odmora za obitelj koja brine za bolesnika u njegovom domu. U stacionarnim službama palijativne skrbi multidisciplinarnim radom se osim zdravstvene skrbi osigurava psihosocijalna skrb bolesniku i članovima obitelji.
Stacionarna skrb može biti organizirana kroz nekoliko službi, ovisno o specifičnostima, potrebama i resursima pojedine županije u Republici Hrvatskoj. U OŽB Našice je organizirana kroz samostalni Odjel palijativne skrbi.
Ukoliko smatrate da je netko od Vaših bolesnika ima potrebu za takvim oblikom smještaja, odnosno da ima „ palijativnu dijagnozu Z 51,5. potrebno je u našu ustanovu dostaviti na mail: This email address is being protected from spambots. You need JavaScript enabled to view it.
- Upute za prijem na Odjel za palijativnu skrb
- Medicinku dokumentaciju bolesnika u PDF formatu i Obrazac za prijem koji popunjava liječnik obiteljske medicine (LOM) ili liječnik druge zdravstvene ustanove u kojoj je bolesnik trenutno hospitaliziran
- Obrazac za prijem na Odjel za palijativnu skrb OŽB Našice -> Preuzmi (Obrazac ispisati, ručno popuniti i dostaviti) ili Obrazac za prijem na Odjel za palijativnu skrb OŽB Našice - digitalni oblik -> Preuzmi (Obrazac popuniti na računalu i dostaviti)
Nakon zaprimanja dokumentacije uži palijativni tim OŽB razmatra dokumentaciju te u najkraćem mogućem roku šalje povratnu informaciju.
Kada uži palijativni tim donese odluku o prijemu bolesnika na palijativnu skrb potrebno je uz gore navedenu dokumentaciju dostaviti:
- uputnicu za bolničko liječenje u OŽB Našice ( Palijativna skrb; šifra djelatnosti 3960000; dijagnoza Z51,5)
Primjer uputnice -> Preuzmi
Hvala Vam na razumijevanju.
S poštovanjem,
Ravnatelj:
Dino Vida, univ. spec. oec.

RAZVOJ PALIJATIVNE SKRBI
Razvoj palijativne skrbi počeo je 60-ih godina u Velikoj Britaniji, te 70-ih u SAD-u i Kanadi kao reakcija na promjene u medicinskoj kulturi. Hospicijski pokret imao je glavni međunarodni utjecaj u promicanju palijativne skrbi. Cicely Saunders, koja je radila u St. Joseph's hospiciju od 1957. do 1967., gdje je i proučavala kontrolu boli kod uznapredovalog raka, dala je snažan poticaj za osnivanje St. Christhopher hospicija u Londonu (1967.). Iako to nije bio prvi hospicij, bio je prva medicinska, akademska i moderna zdravstvena ustanova, s naglaskom na edukaciji i istraživanju uz klinički rad. Stoga se Saunders smatra začetnicom moderne palijativne skrbi. Urološki kirurg Balfour Mount 1974. godine osniva prvi bolnički odjel palijativne skrb pri bolnici u Montrealu (Kanada).

Razvoj palijativne skrbi u Hrvatskoj se do nedavno isključivo temeljio na hospicijskom pokretu unutar segmenta civilnog društva predvođenim pionirkom, prvom zagovornicom palijativne skrbi u Hrvatskoj, Anicom Jušić. 1994. godine organiziran je prvi simpozij, Hospicij i palijativna skrb, u Zagrebu u Hrvatskom liječničkom domu, a u jesen je osnovano Hrvatsko društvo za hospicij-palijativnu skrb u Hrvatskom liječničkom zboru (HLZ). Održano je niz simpozija o palijativnoj skrbi, a Anica Jušić osnovala je Centar kućnih posjeta 2000. godine. Povjerenstvo za palijativnu skrb Ministarstva zdravstva osnovano je 2001. godine. Palijativna skrb uvedena je u Zakon o zdravstvenoj zaštiti 2003. godine. Hrvatska deklaracija o palijativnoj skrbi objavljena je 2008. godine. Dana 21.9.2010. godine otvoren je i Centar za palijativnu medicinu, medicinsku etiku i komunikacijske vještine - CEPAMET. Izmjena u Zakonu o zdravstvenoj zaštiti prihvaćena je 2011. godine. Prvi hospicij u Hrvatskoj „ Hospicij Marije Krucifikse Kozulić“ otvoren je u Rijeci 28.1.2013. godine. Stalni angažman i rad stručnjaka doprinosi sve većem napretku razvoja palijativne skrbi u Hrvatskoj.
PALIJATIVNA SKRB-ŠTO ONA PODRAZUMJEVA?
Palijativna skrb je pristup koji poboljšava kvalitetu života bolesnika i njihovih obitelji, obuhvaćajući sve oboljele od uznapredovanih i neizlječivih bolesti, sprečavajući i ublažavajući im patnje pomoću rane identifikacije, besprijekorne prosudbe, liječenja boli te drugih problema-fizičkih, psihosocijalnih, duhovnih... Interdisciplinarnim pristupom palijativna skrb u svojim djelokrugom obuhvaća bolesnika, obitelj i zajednicu.
Palijativnu skrb predvodi stručni tim (interdisciplinarni pristup) koji se sastoji od obiteljskog liječnika, liječnika specijalista (ovisno o primarnoj bolesti), medicinskih sestara, psihijatra, psihologa, socijalnog radnika, fizioterapeuta, dijetetičara, duhovnika… Provodi se na primarnoj, sekundarnoj i tercijarnoj razini zdravstvene zaštite.
Palijativna skrb obuhvaća zbrinjavanje bolesnikovih potreba gdje god da se za njega skrbi, bilo kod kuće ili u ustanovi. Ona afirmira život, a smrt smatra sastavnim dijelom života, koja dolazi na kraju, smrt ne ubrzava niti je odgađa, nastoji očuvati najbolju moguću kvalitetu života sve do smrti, često je potrebna mjesecima i godinama.
Interdisciplinarni pristup
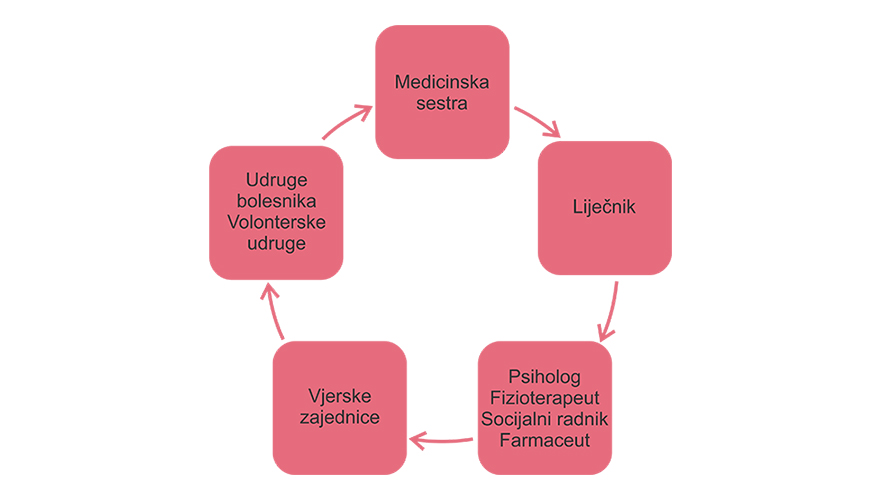
Kvalitetna palijativna skrb moguća je jedino TIMSKIM radom članova različitih profesija koji međusobno surađuju, i integriraju aktivnosti.
KOJE SU RAZINE PALIJATIVNE SKRBI I ŠTO ONA OBUHVAĆA?
Palijativna skrb obuhvaća:
- liječenje boli
- kontrolu drugih teških simptoma: kašalj, dispneja, nesanica, mučnina, prehrana, hidracija, konstipacija, kronični umor
- psihosocijalnu podršku bolesnicima: nastoji pružiti potporu bolesnicima kako bi živjeli što aktivnije i što kvalitetnije do svoje smrti, istovremeno pruža i potporu obitelji tijekom bolesti i u periodu žalovanja. U palijativnoj skrbi obitelj predstavlja osnovnu jedinicu skrbi.
Palijativna skrb:
- NE odnosi se samo na starije bolesnike - obuhvaća cijelu životnu dob (od dojenačke dobi do duboke starosti )
- NE odnosi se samo na bolesnike s rakom (oko 50%) - obuhvaća sve oboljele od neizlječivih bolesti (neurološke, duševne, srčane, bubrežne, dijabetičare…)
- NE odnosi se na zadnjih par dana ili tjedana života - često je potrebna mjesecima i godinama
- NE želi da bolesnik boravi u JIL-u ili na akutnim odjelima - već u jedinicama palijativne skrbi (što kraće i što bliže obitelji)
- NE poskupljuje liječenje - racionalizira troškove
Razine palijativne skrbi
- Palijativni pristup: svi profesionalci trebali bi biti informirani o postojanju palijativne skrbi -znati što nudi, koje su dobrobiti, gdje se nalazi.
- Opća palijativna skrb: osnovna znanja iz palijativne skrbi, provode je zdravstveni profesionalci kojima palijativna skrb nije primarni posao nego se u svom radu susreću s pacijentima kojima treba palijativna skrb-znaju prepoznati i riješiti komplicirane simptome (PZZ, hitni prijemi bolnica).
- Specijalistička palijativna skrb: provode je dobro educirani profesionalci kojima je palijativna skrb isključivi posao-znaju riješiti kompleksne situacije i simptome.
Oblici specijalističke palijativne skrbi
Sustav palijativne skrbi primarno se ne uspostavlja kao novi-paralelni sustav, već se ustrojava temeljem prenamjene postojećih resursa, osnaživanjem i osposobljavanjem profesionalaca, postavljenjem novih procedura i standarda rada te formiranjem potrebnih specijalističkih službi palijativne skrbi.
Oblici specijalističke palijativne skrbi:
- koordinator za palijativnu skrb-Centar za koordinaciju palijativne skrbi
- mobilni palijativni tim
- bolnički tim za palijativnu skrb
- ustanova za palijativnu skrb-hospicij
- odjel palijativne skrbi-palijativne postelje
- dnevna bolnica za palijativnu skrb
- ambulanta za palijativnu medicinu
- posudionica pomagala
- volonteri, ustanove u kulturi (knjižnice…) i organizacije civilnog društva
Koordinator palijativne skrbi i mobilni palijativni tim
Koordinator palijativne skrbi
Koordinator palijativne skrbi-Centar za koordinaciju palijativne skrbi povezuje sve sudionike važne za razvoj i pružanje palijativne skrbi u županiji. Koordinator sustava palijativne skrbi u županiji je prvostupnik/ca ili magistar/a sestrinstva s dodatnom edukacijom o palijativnoj skrbi koja se prema Mreži javne zdravstvene službe ugovara s Hrvatskim zavodom za zdravstveno osiguranje. Dio mobilnog palijativnog tima nije koordinator za palijativnu skrb već je samostalan u svom radu i predstavlja samostalnu organizacijsku jedinicu. Djeluje zajedno u pružanju i razvoju palijativne skrbi s mobilnim palijativnim timom i drugim sudionicima palijativne skrbi u županiji.
Mobilni palijativni tim
Specijalističku palijativnu skrb pruža mobilni palijativni tim na primarnoj razini zdravstvene zaštite bolesnicima u njihovom domu kao i podršku članovima obitelji koji skrbe za bolesnika. Mobilni palijativni tim ima savjetodavnu ulogu uz zdravstvene djelatnike u primarnoj zdravstvenoj zaštiti (liječnik obiteljske medicine, patronažna sestra i medicinska sestra u kućnoj njezi), te zajednički s drugim profesionalcima sudjeluje u rješavanju specifičnih potreba. U pružanje cjelovite, interdisciplinarne i multidisciplinarne palijativne skrbi potrebno je u rad tima uključiti i druge članove tima (socijalnog radnika, psihologa, duhovnika i druge profesionalce prema potrebi).
Uloga mobilnog palijativnog tima je da:
- pruža specijalističku palijativnu skrb bolesnicima u njihovom domu: fizičku, psihosocijalnu i duhovnu skrb
- pruža podršku članovima obitelji koji skrbe za bolesnika u samoj skrbi i žalovanju
- ima savjetodavnu ulogu liječnicima obiteljske medicine i medicinskim sestrama u patronažnoj službi i zdravstvenoj njezi u kući
- sudjeluje u zbrinjavanju kompleksnih simptoma i potreba u suradnji s liječnikom obiteljske medicine, sestrama iz patronažne službe i zdravstvene njege i dr.
- pružanje skrbi za palijativne bolesnike 24/7 u suradnji s drugim dostupnim službama
- djeluje multidisciplinarno i interdisciplinarno s drugim službama u osiguravanju kontinuirane i kompletne palijativne skrbi
- sudjeluje u „preuzimanju“ bolesnika iz bolnice na kućnu skrb
PALIJATIVNA SKRB U PRIMARNOJ ZDRAVSTVENOJ ZAŠTITI I STACIONARNA PALIJATIVNA SKRB
Palijativna skrb u primarnoj zdravstvenoj zaštiti
Obiteljska medicina je temeljna djelatnost u primarnoj zdravstvenoj zaštiti, koja provodi kurativnu i preventivnu zdravstvenu zaštitu, palijativni pristup, opću palijativnu skrb u populaciji za koju skrbi.
U palijativnoj skrbi liječnik obiteljske medicine ne gubi svoju ulogu u skrbi za bolesnika, već svoje djelovanje pretvara u timski rad sa službama specijalističke palijativne skrbi kako bi bile pokrivene sve potrebe bolesnika i obitelji koje nisu samo zdravstvene, nego socijalne, psihološke i duhovne.
Patronažne sestre imaju važnu ulogu u općoj palijativnoj skrb zbog dobrog poznavanja obitelji. Njezina je uloga u prepoznavanju palijativnih bolesnika, uključivanju službi palijativne skrbi kao u prepoznavanju potreba te stvaranju cjelovite slike o dinamici cijele obitelji kad nastupi neizlječiva, uznapredovala bolest nekog člana.
Zdravstvena njega u kući provodi medicinske postupke koji kod palijativnih bolesnika predstavljaju bazu zdravstvene skrbi.
Stacionarna palijativna skrb
Stacionarna palijativna skrb prvenstveno ima ulogu smještaja bolesnika u ustanovu s ciljem ublažavanja simptoma koji ne mogu biti zbrinuti u kući bolesnika, stabilizacije stanja koje je u pogoršanju te pružanja kratkotrajnog odmora za obitelj koja brine za bolesnika u njegovom domu. U stacionarnim službama palijativne skrbi multidisciplinarnim radom se, osim zdravstvene skrbi, osigurava psihosocijalna skrb bolesniku i članovima obitelji. Iako većina ljudi navodi svoj dom kao preferirano mjesto skrbi, a i smrti, velik broj ljudi provede svoje posljednje dane ili umire u bolnicama. Najčešći razlozi za to su: nezbrinuti simptomi, nemogućnost pružanja kontinuirane 24 satne skrbi od strane obitelji, nedostatak profesionalne pomoći za članove obitelji koji skrbe za bolesnika. Stoga akutne bolnice najčešće sudjeluju u palijativnom pristupu i općoj palijativnoj skrbi. Stacionarna skrb može biti organizirana kroz nekoliko službi, ovisno o specifičnostima, potrebama i resursima pojedine županije u Hrvatskoj.
Ustanova za palijativnu skrb-hospicij je posebna ustanova specijalizirana za pružanje palijativne skrbi.
Odjel palijativne skrbi je poseban odjel u akutnoj bolnici ili bolnici za produženo liječenje.
Palijativne postelje su postelje u akutnim bolnicama koje omogućuju smještaj bolesnika kojemu je potrebna stacionarna skrb kao i u stacionarima domova zdravlja.
Ostale službe palijativne skrbi
Bolnički tim za palijativnu skrb je podrška profesionalcima, bolesnicima i obiteljima u pružanju palijativne skrbi na odjelima u akutnim bolnicama u slučaju da ne postoji mogućnost za palijativni odjel, sudjelovanje u utvrđivanju zadovoljavanja kriterija šifre Z51.5 uz pacijentove odjelne liječnike. Palijativnu skrb najdjelotvornije pruža interdisciplinarni tim zdravstvenih stručnjaka koji raspolažu znanjima i vještinama u svim aspektima procesa skrbi vezanih uz područje njihove struke. Temeljni tim palijativne skrbi trebao bi se sastojati minimalno od medicinske sestre i doktora medicine koji su prošli specifičnu edukaciju o palijativnoj skrbi te ga nadopunjuju psiholozi, socijalni radnici, fizioterapeuti i ostali stručnjaci koji mogu biti članovi tima, ali i vanjski suradnici.
Dnevna bolnica i ambulanta za palijativnu skrb gdje se pruža podrška i pomoć bolesnicima koji povremeno trebaju intervenciju u bolnici vezanu za terapiju ili neki medicinski postupak.
TKO JE PALIJATIVNI PACIJENT?
Stručne postavke palijativne skrbi nalažu da se palijativna skrb primjenjuje paralelno s kurativnom skrbi od trenutka postavljanja dijagnoze potencijalno smrtonosne bolesti pacijentu. Kako samo 10% ljudi umre naglom smrću, to znači da bi palijativnu skrb trebalo osigurati za ostalih 90% ljudi. Budući da je naš sustav palijativne skrbi tek u razvoju i nema dovoljno resursa za tolike potrebe, resurse je potrebno usmjeriti na one pacijente kod kojih je aktivno liječenje završeno, to jest, njihova bolest brzo napreduje usprkos svim pokušajima liječenja. Kod velike većine pacijenata radi se o posljednjih šest mjeseci života.
Prepoznavanje pacijenta
Palijativna skrb po svojoj se prirodi zasniva na suradnji. Pacijenti koji boluju od teških i neizlječivih bolesti zajedno s obitelji imaju raznolike potrebe za palijativnom skrbi. Pacijent se identificira na osnovu najmanje jednog od ova tri elementa: kliničkih indikatora, intuicije onoga tko identificira, pacijentovog izbora odnosno potrebe tj. alatom za prepoznavanje i zbrinjavanje pacijenata koji potencijalno trebaju neki oblik palijativne skrbi.
Klinički indikatori: opći indikatori akutne bolesti koja napreduje usprkos svakom liječenju, te specifični indikatori za tri glavne skupine pacijenata potrebitih palijativne skrbi: malignom, zatajenje organa (tjelesnih sustava), staračka demencija.
Opći znakovi progresije bolesti prema terminalnoj fazi
- Pacijent pokazuje obrazac funkcionalnog i fiziološkog propadanja - treba tuđu pomoć́ i čestu zdravstvenu skrb.
- Pacijent pati od potencijalno smrtonosne bolesti, a očekivani životni vijek je 6 -12 mjeseci ili manje.
- Višestruke hospitalizacije ili stručno opravdani prijemi u hitne medicinske službe.
- Progresija bolesti mora biti dokumentirana (fizikalnim pregledom, laboratorijskim analizama, snimkama, nenamjernim gubitkom težine od 10% u posljednjih 6 mjeseci).
Alati za prepoznavanje i zbrinjavanje pacijenata koji potencijalno trebaju neki oblik palijativne skrbi
Primjena navedenih alata osigurat će da se pravovremeno i u većem postotku prepoznaju pacijenti s potrebama za palijativnom skrbi i skrbi na kraju života. Smanjit će trošenje resursa palijativne skrbi na pacijente kojima takva skrb nije neophodna.
SPICT - vodič je za prepoznavanje osoba s povećanim rizikom od pogoršanja i smrti; pomoćni alat prikladan za brzo trijažiranje u svim okruženjima skrbi
GSF-PIG (Gold Standards Framework-Prognostic Indicator Guidance) - temeljni je alat za podršku ranijem prepoznavanju pacijenata koji se približavaju kraju života
CriSTAL - pomoćni je alat za brzo prepoznavanje u hitnim službama te kod hospitaliziranja
QUICK GUIDE - alat je za pomoć kod uključivanja u registar pacijenata s najvećim potrebama za palijativnom skrbi i skrbi na kraju života (ondje gdje takav lokalni registar postoji)
Kako bi se osigurao što bolji obuhvat ovih pacijenata, u sustavno prepoznavanje treba uključiti što širi krug profesionalaca koji se s njima susreću.
ŠIFRA Z51.5 I KLJUČNE KOMPETENCIJE U PALIJATIVNOJ SKRBI
Šifra Z51.5
Kad je pacijent prepoznat kao palijativni, korisno je dodijeliti mu MKB-10 šifru koja označava palijativnu skrb (Z51.5). Time pacijent u kliničkom radu i u informatičkom sustavu postaje prepoznatljiv.
Potpisivanje informiranog pristanka pacijenata na izvođenje pojedinih medicinskih postupaka standardni je dio bolničkog rada. Prelazak pacijenta s kurativnog na pretežno palijativni način skrbi znači nešto posve drugo, to jest, prestanak s postupcima u svrhu izlječenja koje dokazano više nije moguće te usmjeravanje na postupke koji ublažavaju simptome i poboljšavaju kvalitetu života. Radi se o odluci koju je liječnicima teško donijeti, i zato je važno osnažiti ih dokumentima koji su doneseni na razini bolnice i koji standardiziraju postupke u vezi te teške odluke.
U drugome dijelu Bijele knjige koju je iz dalo Europsko udruženje za palijativnu skrb (EAPC) Claudia Gamondi, Philip Larkin i Sheila Payne detaljnije opisuju deset ključnih interdisciplinarnih kompetencija u palijativnoj skrbi.
Deset ključnih kompetencija u palijativnoj skrbi su:
- Primjenjivati ključne komponente palijativne skrbi u okruženju u kojem se pacijenti i njihove obitelji nalaze.
- Omogućiti pacijentu da se tijekom cijele bolesti osjeća što udobnije.
- Udovoljiti pacijentovim psihološkim potrebama.
- Udovoljiti pacijentovim socijalnim potrebama.
- Udovoljiti pacijentovim duhovnim potrebama.
- Odgovoriti na potrebe obiteljskih njegovatelja u odnosu na kratkoročne, srednjoročne i dugoročne ciljeve skrbi za pacijenta.
- Odgovoriti na izazove povezane s kliničkim i etičkim odlučivanjem u palijativnoj skrbi.
- Provoditi koordinaciju sveobuhvatne skrbi i interdisciplinarni timski rad u svim okruženjem ma u kojima se pruža palijativna skrb.
- Razvijati interpersonalne i komunikacijske vještine primjerene palijativnoj skrbi.
- Razvijati samosvijest i kontinuirano se profesionalno usavršavati.
VOLONTERI, USTANOVE U KULTURI I UDRUGE CIVILNOG DRUŠTVA U PALIJATIVNOJ SKRBI
Volonteri imaju dragocjenu i humanu ulogu u razvoju i pružanju palijativne skrbi. Udruge za palijativnu skrb i volonteri doprinose kvaliteti palijativne skrbi, njihov rad ima potpunu vrijednost i smisao samo ako djeluju kao dio sustava palijativne skrbi. Volonteri mogu doprinijeti u razvoju i djelovanju svih razina i službi palijativne skrbi, bilo da borave s bolesnikom u ustanovi ili u kući bolesnika ili da pomažu obitelji. Volonteri također doprinose razvoju palijativne skrbi u lokalnoj zajednici i sudjeluju u podizanju svijesti građana o palijativnoj skrbi.
Uloga volonterskih udruga se sve više prepoznaje, volonterstvo se pokazuje kao jedan od alata za razvoj, jačanje i održivost zajednica u kojima živimo.
Uloga ostalih članova vrijednih suradnika, ponekih kulturnih ustanova, udruga civilnog društva… višestruko je hvale vrijedna ovdje spomena. Npr: uloga Knjižnog kutka na Odjelu palijativne skrbi. KNJIGA…koja im je sada, u ovakvom teškom stanju, zaista NAJBOLJI PRIJATELJ… djelujemo na poboljšane kvalitete života u teškim stanjima palijativnih bolesnika kao i njihovih obitelji.
Popis protokola
1. ORGANIZACIJA RADA POVJERENSTVA ZA BOLNIČKE INFEKCIJE (Prvo izdanje)
2. PROGRAM ZA KONTROLU I SUZBIJANJE BOLNIČKIH INFEKCIJA (Zadnja revizija 08. 07. 2024)
3. POSTUPAK ZA PREVENCIJU BOLNIČKIH INFEKCIJA (Prvo izdanje)
4. POSTUPAK ZA PRAĆENJE BOLNIČKIH INFEKCIJA (Prvo izdanje)
5. POSTUPAK ZA PRIJAVU BOLNIČKIH INFEKCIJA (Prvo izdanje)
6. POSTUPAK ZA SUSTAVNU ANALIZU BOLNIČKIH INFEKCIJA (Prvo izdanje)
7. POSTUPAK-SMJERNICE ZA SPRJEČAVANJE ŠIRENJA BOLNIČKIH INFEKCIJA (Zadnja revizija 30.05.2019.)
8. POSTUPAK ZA HIGIJENU RUKU (Zadnja revizija 14. 02. 2019.)
9. POSTUPAK KIRURŠKOG PRANJ RUKU ALKOHOLNIM DEZINFICIJENSOM (Zadnja revizija 30.05.2019.)
10. RADNA UPUTA-KIRURŠKO PRANJE RUKU ALKOHOLNIM DEZINFICIJENSOM (Zadnja revizija 30.05.2019.)
11. POSTUPAK KOD UBODNOG INCIDENTA (Zadnja revizija 14. 02. 2019.)
12. MJERE ZAŠTITE OD OZLJEDA OŠTRIM PREDMETIMA (Zadnja revizija 14. 02. 2019.)
13. POSTUPNIK ZA PRIMJENU RUKAVICA (Zadnja revizija 24. 1. 2012.)
14. POSTUPAK STANDARDNIH MJERA ZAŠTITE KOD INFEKCIJA KOJE SE PRENOSE KRVLJU (Prvo izdanje)
15. POSTUPAK SA PROLIVENOM KRVLJU I OSTALIM INFEKTIVNIM MATERIJALOM (Zadnja revizija 30.05.2019.)
17. PROTOKOL ZA STANDARDNU IZOLACIJU (Zadnja revizija 21. 1. 2015.)
18. POSTUPAK DEKOLONIZACIJE MRSA POZITIVNIH PACIJENATA (Zadnja revizija 30.05.2019.)
21. POSTUPAK ZA ZBRINJAVANJE OTPADA (Zadnja revizija 14. 02. 2019.)
22. POSTUPAK PONAŠANJA OSOBLJA U OPERACIJSKOJ SALI (Zadnja revizija 16. 1. 2015.)
23. PREVIJANJE KIRURŠKE RANE (Zadnja revizija 22. 1. 2015.)
24. PROTOKOL ZA PRAĆENJE INFEKCIJE KIRURŠKOG MJESTA (SSI) (Zadnja revizija 21. 5. 2015.)
25. POSTUPAK PRILIKOM UVOĐENJA CENTRALNOG INTRAVASKULARNOG KATETERA (Zadnja revizija 1. 2. 2015.)
26. SNOP SKRBI ZA UVOĐENJE CVK (Zadnja revizija 1. 2. 2015.)
27. PROTOKOL ZA SPRJEČAVANJE INFEKCIJE KOD NJEGE PODRUČJA OKO CVK-A (Zadnja revizija 24. 1. 2012.)
29. PUTE ZA UVOĐENJE I ODRŽAVANJE URINARNOG KATETERA (Zadnja revizija 18. 03. 2015.)
30. PROTOKOL KOD PRAŽNJENJA URINARNIH VREĆICA (Zadnja revizija 22. 8. 2012.)
32. PROTOKOL ZA ČIŠĆENJE I DEZINFEKCIJU INKUBATORA SA DJETETOM (Zadnja revizija 5. 3. 2015.)
33. PROTOKOL ZA ČIŠĆENJE I DEZINFEKCIJU INKUBATORA BEZ DJETETA (Zadnja revizija 5. 3. 2015)
34. POSTUPAK S TOPLOMJEROM NAKON MJERENJA (Zadnja revizija 5. 3. 2015.)
35. POSTUPNIK ZA ODRŽAVANJE ENDOSKOPA (Zadnja revizija 12. 3. 2015.)
36. POSTUPAK DEKONTAMINACIJE I DEZINFEKCIJE BRONHOSKOPA NAKON UPORABE (Zadnja revizija 10. 3. 2015.)
37. POSTUPNIK ZA PRANJE I DEZINFEKCIJU ZIDNIH DOZATORA (Zadnja revizija 2. 9. 2011.)
38. PROTOKOL ZA ČIŠĆENJE I DEZINFEKCIJU BOCA SA KISIKOM (Zadnja revizija 5. 3. 2015.)
40. PROTOKOL O PONAŠANJU FIZIOTERAPEUTA NA ODJELU (Zadnja revizija 5. 3. 2015.)
42. PROTOKOL ČIŠĆENJA POVRŠINA:
42.1. PLAN ČIŠĆENJA ODJELI (Zadnja revizija 08. 07. 2024)
42.2. PLAN ČIŠĆENJA I DEZINFEKCIJE MLIJEČNA KUHINJA (Zadnja revizija 08. 07. 2024)
43. PROTOKOLI DEZINFEKCIJE PROSTORA:
43.1. ODJEL NISKI I SREDNJI RIZIK- PLAN DEZINFEKCIJE (Zadnja revizija 08. 07. 2024)
43.2. ODJEL VISOKI RIZIK- PLAN DEZINFEKCIJE (Zadnja revizija 08. 07. 2024)
43.3. OHBP- PLAN DEZINFEKCIJE (Zadnja revizija 08. 07. 2024)
43.4. RTG- PLAN DEZINFEKCIJE (Zadnja revizija 08. 07. 2024)
43.5. OP SALA- PLAN DEZINFEKCIJE (Zadnja revizija 08. 07. 2024)
44. POSTUPNIK ZA EBOLU (Zadnja revizija 18. 11. 2014.)
45. POSTUPAK ZA SANITARNU OBRADU PACIJENATA PRI PRIJEMU (Prvo izdanje)
46. RADNA UPUTA: POSTUPAK ZA ČIŠĆENJE I DEZINFEKCIJA POSUDA ZA ENDOSKOPE/INSTRUMENTE
47. OBILJEŽAVANJE INFEKTIVNOG OTPADA
48. POSTUPAK ZA ČIŠĆENJE I DEZINFEKCIJU POSUDA ZA ENDOSKOPE/INSTRUMENTE
49. POSTUPAK PROTUEPIDEMIOLOŠKIH MJERA U SVRHU SPREČAVANJA ŠIRENJA BOLESTI COVID-19
SOPK-PK - Priručnik za kvalitetu OŽB Našice
PROTOKOLI, POSTUPNICI I SUGLASNOSTI OŽB NAŠICE
1. OBN-PP-2 Postupak pritužbe OB Našice
1. 1. OBN-PP-2-1 Prijava pritužbe OB Našice
1. 2. OBN-PP-2-2 Odgovor na pritužbu OB Našice
2. Postupnik za primjenu lijekova - pet pravila OB Našice
2. 1. Postupnik za peroralnu primjenu lijekova OB Našice
3. OBN-PP-5 Ograničavanje i odvajanje OŽB Našice
3. 1. OBN-PP-5-1 Odredba za ograničavanje ili odvajanje pacijenata OŽB Našice
4. OBN- SMD.3.4.4 Postupnik za prijavu nuspojave lijeka
4.1. OBN- SMD.3.4.4-1 Obrazac za prijavu sumnje na nuspojavu lijeka
5. OP-PP-DEK Fotografiranje dekubitalnog ulkusa OŽB Našice
5. 1. OB-PP-SUG DEK Suglasnost za fotografiranje dekubitusa OŽB Našice
5. 2. OB-PP-SUG FOTO SNIM Suglasnost za fotografiranje-snimanje OŽB Našice
6. OBN-RTG-KON-O - Postupak za primjenu peroralnog kontrasta
6. 1. OBN-RTG-KON-IV - Postupak za primjenu intravenskog kontrasta
6. 2. OBN-SUG-RTG- Suglasnost za preporučeni dijagnostički postupak
7. OP-OBN-KKL Kirurška kont. lista OŽB Našice
7. 1. OBN-KKL - Kontrolna lista za sigurnost kirurških zahvata
8. OP-SOPK-UNOC- Postupak unutarnja ocjena
8. 1. OB-SOPK-UNOCIZ Izvješće o unutarnjoj ocjeni
9. OP-SUS-SSPIO - Postupak upravljanje sustavom sigurnosti pacijenta i osoblja
9. 1. OB-SUS-IONND Izvješće o neočekivanom neželjenom događaju
9. 2. OB-SUS-IOND Izvješće o neželjenom događaju
10. OP-SUS-OZPOVS - Postupak za predaju osobnih vrijednosnih stvari
10. 1. OB-SUS-OZPOVS - Obrazac za predaju osobnih vrijednosnih stvari
11. OBN-SUG TRANS Suglasnost transfuzija
12. OP-OBN-MIN SED OXIDUL KIS Postupak minimalne sedacije mješavinom dušićnog oksidula i kisika
12.1. OBN-SUG-OXIDUL KIS Suglasnost oksidul
13. OP-OBN-TRANSLIST - Postupak za vođenje Transportne liste
13.1. OBN-TRANSLIST - Transportna lista
14. OP-SOPK-PUD Postupak Upravljanja dokumentima
14. 1. OP-SOPK-PUZ Postupak Upravljanja zapisima
14. 2. OP-SMD-MD - Postupak Medicinska dokumentacija
14. 3. OP-SMD-SR DOK Postupak sestrinska dokumentacija
15. OP-PP-ZPOSDS Postupak zaštita prava osoba s duševnim smetnjama
16. OP-PP-MDOSDS Postupak medicinska dokumentacija osoba s duševnim smetnjama
17. OP-PP-UIZ Postupak za unaprijed izrečene zahtjeve
17. 1. OB-PP-UIZ - Obrazac za unaprijed izrečene zahtjeve
18. OP-SOPK-PPOOP Postupak za pristanak odbijanje obaviještenog pacijenta
19. OP-SUS-UFO Postupak upravljanja fizičkim okruženjem
20. OP-ZB-UUPNZ Postupak uvođenje u posao novih zaposlenika
21. OP-SOPK-PTELEMED Postupak za provođenje telemedicine OŽB Našice
21. 1. SUGLASNOST - SNIMANJE telemedicina
21. 2. SUGLASNOST -PRISUSTVO telemedicina
22. OP-SUS-IP - Postupak identifikacije pacijenta
INTERNA
OBN-SUG EGDS - Suglasnost za EGDS
OBN-SUG KOLON - Suglasnost kolonoskopija
OBN-SUG-ELKV Suglasnost elektokardioverzija
OB-PP-SUG ERGOM Suglasnost Ergometrija
OB-PP-SUG PACE Suglasnost Pacemaker
OB-PP-SUG-PROPOFOL - Suglasnost sedacija Propofolom
DIJALIZA
OB-Potvrda radi procjene tjelesnog oštećenja
OB-Potvrda za ostvarivanje prava na tuđu njegu i pomoć
GINEKOLOGIJA
OBN-SUG-ADNEKSEKT Suglasnost adneksektomija
OBN-SUG-BIOPCER Suglasnost biopsija cerviksa
OBN-SUG-CAR Suglasnost carski rez
OBN-SUG-CERKL Suglasnost Cerclage
OBN-SUG-FRAKAB Suglasnost Frakcionirana abrazija
OBN-SUG-HISTEREKT Suglasnost Histerektomija
OBN-SUG-IZTRU Suglasnost Izvanmaternična trudnoća
OBN-SUG-KONIZ Suglasnost Konizacija
OBN-SUG-MIOM Suglasnost Odstranjenje mioma
OBN-SUG-PORSTAT Suglasnost Operacije kod poremećaja statike
OBN-SUG-PREKTRU Suglasnost Prekid trudnoće
OBN-SUG-STERŽ Suglasnost sterilizacija žena
OBN-SUG-VULVEK Suglasnost Vulvektomija
OB-PP-SUG KOND Suglasnost Kondilomi
OB-PP-SUG MEDI NOVORO Suglasnost za objavu u medijima - novorođenče
KIRURGIJA
OB-PP-SUG AMPUT Suglasnost amputacija donjih ekstremiteta
OB-PP-SUG APENDIX Suglasnost apendix
OB-PP-SUG DEKOMP KARP Suglasnost za op. dekompresiju karpalnog kanala
OB-PP-SUG LAPKOLEC Suglasnost laparoskopska kolecistektomija
OB-PP-SUG OP DOJKA Suglasnost za op. dojka
OB-PP-SUG OP PREPKILA Suglasnost operacija preponske kile
OB-PP-SUG OP SIPILO Suglasnost operacija pilonidalnog sinusa
OB-PP-SUG OSTSINT Suglasnost osteosinteza
ANESTEZIJA, REANIMATOLOGIJA I INTENZIVNO LIJEČENJE
OB-PP-ANUP Anesteziološki upitnik
OB-PP-SUG ANEST Suglasnost za Anesteziju
OB-PP-SUG AKUPUNKT Suglasnost za postupak liječenja boli metodom akupunkture
RTG
OB-PP-SUG IRIGO Suglasnost Irigografija
OB-PP-SUG IVU Suglasnost Intravenozna urografija
OB-PP-SUG MCUG Suglasnost Mikcijska cistouretrografija
OB-PP-SUG MSCT Suglasnost Kompjutorizirana tomografija
OB-PP-SUG SCOLANG Suglasnost Sekundarna kolangiografija
OB-PP-SUG UZV PUNKC Suglasnost UZV punkcija
OB-PP-SUG RTGTRUD Suglasnost za RTG snimanje trudnice
OB-PP-SUG UZV BIOP DOJ Suglasnost UZV biopsija dojke
PSIHIJATRIJA
Informirani pristanak na liječenje - Letak
Lišenje poslovne sposobnosti - Letak
UROLOGIJA
OB-PP-SUG-CIRKUMC Suglasnost cirkumcizija
OB-PP-SUG-CISTOSKOP Suglasnost cistoskopija
OB-PP-SUG-NEFREKTOM Suglasnost nefrektomija
OB-PP-SUG-ORHIDEKT Suglasnost orhidektomija
NEUROLOGIJA
OB-PP-SUG SIT IMU Suglasnost Sistemska intravenska tromboliza - Moždani udar
PALIJATIVA
OBN-SUG-PAL - Suglasnost Palijativna skrb
OB-KS_OZPPSBN Obrazac za prijem na Odjel za palijativnu skrb OŽB Našice ručno
OB-KS-OZPPSBN-dig Obrazac za prijem na Odjel za palijativnu skrb OŽB Našice digitalno
SUSTAVNI PREGLEDI
OB-SOPK-KLSP Klinički sustavni pregled
OB-SOPK-KSP Kirurški sustavni pregled
OB-SOPK-SABI Sustavna analiza bolničkih infekcija
OB-SOPK-SPMD Sustavni pregled med. dokumentacije
OB-SOPK-SPUL Sustavni pregled uporabe lijekova
OB-SOPK-SPUA Sustavni pregled uporabe antibiotika
OB-SOPK-SPUKKP Sustavan pregled uporabe krvi i krvnih pripravaka
ANKETE
OP-OBN-AZP Postupak - Anketa pacijenti OŽB Našice
OBN-AZP Anketa hospitalizirani pacijenti OŽB Našice
OBN-AZP-1 Anketa pkz OŽB Našice
OP-OBN-AZO Postupak - Anketa zaposlenici OŽB Našice
OBN-AZO Anketa zaposlenici OŽB Našice



